– von: Klaus-Dietrich Runow, Umweltmediziner und Buchautor –
Zöliakie, Glutensensitivität und Weizenallergie – immer mehr Menschen klagen über Verdauungsprobleme durch Bestandteile getreidehaltiger Nahrungsmittel. Der Hauptübeltäter für diese Entwicklung ist das Gluten, das in unserer Ernährung ein ungutes Übergewicht gewonnen hat. Zum einen, weil unsere Ernährung zu reich an Backwaren, Pasta und Pizza ist, zum anderen, weil der heutige Turboweizen ungeahnte Mengen an Gluten enthält, mit denen unser Körper erst einmal fertig werden muss. Gluten begleitet unsere Ernährung auf Schritt und Tritt, und es gilt bewusst Umwege zu gehen, um darauf zu verzichten. Wenn man allerdings bedenkt, welchen Schaden Gluten unserer Gesundheit antun kann, ist eine grundsätzliche Überdenkung der Ernährungsgewohnheiten sicherlich angebracht.
Einleitung
Bei allen unklaren neurologischen Erkrankungen, die nicht durch Umweltchemikalien, Medikamenten- und Drogenmissbrauch, chronische Schlafstörungen etc. verursacht bzw. verstärkt werden, muss u.a. an eine Glutenunverträglichkeit, Nahrungsmittelallergie und eine Störung der Darmökologie gedacht werden.
Neue Diagnostik- und Therapieansätze liefern wertvolle Hilfestellungen um abzuklären, ob es sich bei den chronischen Beschwerden des Patienten tatsächlich um eine Krankheit oder „nur” um ein Symptom handelt und ob man von der medikamentösen symptomatischen Therapie nicht doch zu einer Änderung des Lebensstils bzw. des Ernährungsverhaltens wechseln sollte? Die Sanierung des Darmes, eine Elimination unverträglicher Nahrungsmittel sowie die Einnahme von Nährstoffen und verdauungsfördernden Enzymen stellen wichtige Säulen im Bereich der „Functional Medicine”, der angewandten Umwelt- und Ernährungsmedizin, dar.
Was ist eigentlich Gluten, genauer Gliadin?
Bei Gluten handelt es sich um Speichereiweiße (Prolamine), die in verschiedenen Getreiden vorkommen. Die längste Zeit, die der Mensch auf diesem Planeten verbracht hat, ernährte er sich glutenfrei. Vor 10.000 Jahren gab es einen evolutionären Wandel. Der Mensch wurde sesshaft und es begann die Ära der Landwirtschaft, des Ackerbaus und der Viehzucht und der damit verbundene Verzehr von glutenhaltigen Getreideprodukten.
Ein Bestandteil des Glutens ist Gliadin, das besonders in den Getreiden der „Gras- Gruppe” (Gattung: Triticum) nachweisbar ist: Weizen, Dinkel, Roggen, Kamut. Auch andere Produkte, von denen man es zunächst nicht erwartet, können zur Glutenbelastung beitragen: Nudeln, Sojasauce, Bier, Whiskey, Hefeextrakt, Maltodextrin, Würste, Hamburger, Ketchup, bestimmte Medikamente, Zahnpasta und Lippenstifte [2, 3].
Gluten ist Auslöser für Zöliakie, Gluten-Sensitivität und kann auch die Ursache für eine Weizenallergie sein. Zum besseren Verständnis, was Getreide und speziell Gluten in unserem Körper auslösen kann, hier ein Überblick der Erkrankungen die unmittelbar damit in Zusammenhang stehen. Nach neuesten wissenschaftlichen Erkenntnissen kann die Aufnahme von Gluten aber auch dem scheinbar gesunden Menschen Probleme bereiten, wie Prof. Dr. Fasano aus Boston, Massachusetts, herausgefunden hat. Der Darm wird durchlässig, was massive gesundheitliche Probleme zur Folge hat.
Zöliakie
Kurz gesagt: Menschen mit Zöliakie vertragen Gluten nicht, nicht mal in den kleinsten Mengen. Neben den für jede Nahrungsmittel-Unverträglichkeit typischen Verdauungsbeschwerden wie Bauchschmerzen, Blähungen, Durchfällen und/oder Verstopfung treten hier allerdings noch autoimmune (selbstzerstörerische) Reaktionen auf. Das Protein Gliadin, ein Einzelbestandteil des Gluten, das in allen Weizenprodukten vom weichsten Toastbrot bis zum gröbsten Biobrot vorliegt, hat die zerstörerische Fähigkeit, die Darmschleimhaut durchlässig bzw. löchrig zu machen. Unbehandelt kann die Autoimmunerkrankung eine Liste an Folgeerkrankungen nach sich ziehen.
Gluten-Sensitivität
Gemeinsam haben Zöliakie und Gluten-Sensitivität, dass in beiden Fällen Gluten unverträglich ist und der Verzehr zu starken Beschwerden führt. Gluten-Sensitivät ist „nur” eine Nahrungsmittel-Intoleranz und greift nicht die Schleimhaut des Dünndarms an. Insbesondere ist sie mengenabhängig, d. h. beispielsweise, dass die Intensität der Symptome von der Verzehrmenge abhängig ist. Grundsätzlich bedeutet dies, dass Spuren und meist auch kleinere Mengen Gluten ohne Probleme toleriert werden und keine Beschwerden machen.
Gluten-Sensitivität wird gerade erforscht. Eine wissenschaftliche Untersuchung weist darauf hin, dass statt Gluten auch Proteine mit der Bezeichnung Amylase-Trypsin-Inhibitor oder Adenosin-Triphosphat-Amylase (ATI) die Reaktion auslösen könnten. Es handelt sich hierbei um Eiweiß-Moleküle, mit denen sich Pflanzen vor Schädlingen schützen. Das Risiko für Folgeerkrankungen ist vergleichsweise gering, weil die Gewebszellen im Dünndarm nicht gezielt vom Immunsystem zerstört werden.
Weizenallergie
Bei der Weizenallergie handelt es sich um eine Überreaktion des Immunsystems. Dabei werden jedoch keine körpereigenen Zellen angegriffen. Ähnlich wie bei einer klasssischen Allergie reagiert der Körper auf den auslösenden Stoff – in diesem Fall Eiweißbestandteile des Weizens – mit der Bildung von Antikörpern. Treffen die Antikörper auf das feindliche Eiweiß entstehen oft höchst unangenehme und krank machende Symptome. Im schlimmsten Fall führt die Überreaktion des Immunsystems zu einem anaphylaktischen Schock. Ist der Organismus einmal auf einen Allergieauslöser empfindlich geworden, so wird dieser Allergieauslöser bei jedem erneuten Kontakt vom Immunsystem wieder erkannt.
Dadurch werden immer wieder aufs Neue Krankheitserscheinungen ausgelöst. Die Symptome können neben Verdauungsbeschwerden überall im Körper auftreten, zu nennen sind hier u.a. laufende Nase, tränende Augen, asthmatische Beschwerden, Ekzeme, Kopfschmerzen und viele andere.
Tabelle 1: Zahlreiche Zöliakiepatienten haben überhaupt keine Beschwerden im Darmtrakt, sondern es sind andere Organe betroffen:
- Nerven: Zerebelläre Ataxie, Schizophrenie, Depressionen
- Haut: Dermatitis herpetiformis
- Schilddrüse: Thyreoiditis
- Leber: Autoimmunhepatitis
- Gelenke & Knochen: Kollagenosen inkl. rheumatoider Arthritis
- Bauchspeicheldrüse: Diabetes mellitus
Zonulin erhöht die Durchlässigkeit des Darmes
Auf dem Internationalen Symposium des „Institute for Functional Medicine” im Mai 2013 in Dallas/Texas hatte ich das Glück, einen der wohl wichtigsten Vorträge mit klinischer Relevanz zu hören, der die Diagnostik und Therapie in den nächsten Jahren revolutionieren wird. Prof. Allessio Fasano wurde für seine bahnbrechenden Entdeckungen des Zonulins mit dem Linus Pauling Preis geehrt. Zonulin ist ein Eiweiß, das die Verbindungen zwischen unseren Darmzellen, den so genannten Tight Junctions, reguliert. Wenn Zonulin freigesetzt wird, öffnen sich die Abstände zwischen den Darmzellen und es kommt zu einer erhöhten Durchlässigkeit. Dr. Fasano konnte zeigen, dass ein Auslöser für die Zonulin-Freisetzung der Kontakt der Darmzellen zu Gluten ist.
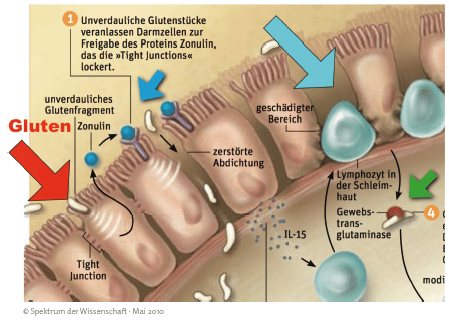
Die folgende Tabelle 2 zeigt, welche Hauptkrankheiten laut Dr. Fasano und anderen Wissenschaftlern mit Zonulin und einer dadurch verursachten erhöhten Darmdurchlässigkeit in Verbindung stehen. Besonderes Augenmerk gilt den Autoimmunerkrankungen, bei deren Behandlung unbedingt die Wiederherstellung einer intakten Darmbarriere im Vordergrund stehen muss. Neben einer Balance des Mikrobioms, also der Gesamtheit der Mikroorganismen im Darm, kommen bei der Therapie pfl anzliche Substanzen, Mineralstoffe und die fettlöslichen Vitamine A und D3 zum Einsatz. Ein Mangel dieser Vitamine erhöht die Empfindlichkeit der Darmschleimhaut und erhöht das Risiko für Autoimmunerkrankungen.
Empfehlungen zur Nährstofftherapie finden Sie im Kapitel „Darmtherapie: Das 4-R-Konzept”.
Tabelle 2: Krankheiten, die mit Zonulin assoziiert sind.
1) Autoimmunerkrankungen:
- M. Bechterew (Spondylitis ankylosans)
- Asthma
- Zöliakie
- Entzündliche Darmerkrankungen
- Multiple Sklerose
- Rheumatoide Arthritis
- Systemischer Lupus erythematodes (SLE)
- Typ 1 Diabetes
2) Erkrankungen des Nervensystems:
- Chronisch entzündliche demyelinisierende Polyneuropathie (CDIP)
- Schizophrenie
3) Krebserkrankungen:
- Gehirntumore
- Brustkrebs
- Gliome
- Adenokarzinome der Lunge
- Overialkarzinom
- Pankreaskrebs
Getreideunverträglichkeit: grundsätzlich ein Problem für unsere Gesundheit
Es ist noch immer ungeklärt, wie und warum die Toleranz von Produkten mit Weizen, Roggen oder Gerste verloren geht. Umwelteinflüsse scheinen den Ausschlag dafür zu geben, dass das Immunsystem eine Unverträglichkeit entwickelt. Individuen können Gluten etliche Dekaden tolerieren, bevor eine Krankheit ausbricht, die auf eine Unverträglichkeit von Gluten zurück geht.
Die Forscher gehen davon aus, dass ein oder mehrere Umweltfaktoren abseits des Glutens eine Rolle spielen. Besonders kommen die Antibiotika-Einnahme, eine Veränderung der Darmflora (Pilze, Parasiten), und eine Beeinträchtigung des Darmimmunsystems (niedriges IgA) in Betracht. Ein zunehmendes Problem scheint die Minderung der Aktivität der Bauchspeicheldrüse (Pankreasinsuffizienz) zu sein. Hierbei kommt es zu einer Abnahme der Produktion bzw. Aktivität der Verdauungsenzyme. Unverdaute Nahrungsbestandteile können nun in die tieferen Darmabschnitte gelangen und immunologische Reaktionen und Entzündungen hervorrufen.
Früher wurde die Zöliakie (Getreideunverträglichkeit) als reine gastrointestinale Erkrankung gesehen, die in der Kindheit als Darmerkrankung (Malabsorptionssyndrom) nach dem Verzehr glutenhaltiger Getreideprodukte mit folgenden Symptomen assoziiert war: Durchfall, Bauchschmerzen, Gewichtsabnahme, Gedeihstörungen und Blähungen. Die Diagnose Zöliakie bzw. Sprue wurde durch positive Anti-Gliadin-Antikörper im Blut und eine Gewebeprobe im Dünndarm (Zottenatrophie) bestätigt.
Durch eine glutenfreie Diät verbesserten sich die Beschwerden und auch die Darmzotten erholten sich wieder, während nach erneutem Verzehr von Getreideprodukten die Symptome wiederholt auftraten.
Das Risiko, an einer Getreideunverträglichkeit zu erkranken, nimmt stark zu. Zöliakie bricht nicht, wie häufig angenommen, hauptsächlich in der Kindheit aus, vielmehr steigt die Häufigkeit der Erkrankung in der Altersgruppe ab 50 deutlich an. Seit 1974 hat sich das Auftreten der Autoimmunerkrankung alle 15 Jahre verdoppelt.
Zöliakie wird leider nicht immer korrekt diagnostiziert
In einer kanadischen Studie an 2.681 Erwachsenen, bei denen eine Zöliakie mittels Dünndarmbiopsie festgestellt werden konnte, dauerte es bis zur Diagnosestellung im Mittel 11,7 Jahre! In einer ähnlichen Studie in den USA dauerte es bis zur Diagnosestellung 11 Jahre [3]. Wie viel Leid, Medikamenteneinnahme und Psychotherapie hätte den Patienten wohl erspart werden können? Wie viele Kosten sind durch die verspätete Diagnosestellung dem Gesundheitssystem wohl entstanden? Prof. Fasano und seinem Team an der Harvard Medical School in den USA verdanken wir es zu verstehen, wie sich die genetische Glutenunverträglichkeit, nämlich die Zöliakie, von der Weizenallergie unterscheidet und diese von einer dritten Variante, der Glutensensibilität.
Chronisch kranke Patienten, die vorher drei oder mehr Ärzte aufgesucht hatten, litten in Wahrheit an einer Glutensensibilität — also an der Nicht-Zöliakie-Gluten-Unverträglichkeit. Vorher hatten die Ärzte bei ihnen ganz andere Erkrankungen diagnostiziert:
- Anämie / Blutarmut (40 %)
- Stress (31 %)
- Reizdarmsyndrom (29 %)
Trotz moderner Untersuchungsmethoden bleibt immer noch eine gewisse Unsicherheit. Auch wenn die klassischen Zöliakieuntersuchungen unauffällig sind, kann ein kleiner Anteil der Patienten dennoch an einer Zöliakie leiden, besonders wenn über die in Tab. 3 genannten Leit-Symptome berichtet wird.
Tabelle 3: Leitsymptome bei Verdacht auf Zöliakie:
- Blutarmut
- Gewichtsabnahme
- Durchfall
Die Rolle der erhöhten Darmdurchlässigkeit (Leaky Gut) bei chronischen Erkrankungen
Nahrungsmittel wie Getreide, Milch u.a. stehen immer häufiger im Verdacht, entzündliche Prozesse im Darm zu verursachen, die zu einer erhöhten Durchlässigkeit der Darmschleimhaut führen. Es kommt zu einer Verletzung bzw. Zerstörung der Darmbarriere mit der Folge eines verstärkten Einstroms unverdauter Nahrungsbestandteile, Bakterienbruchstücken und anderen Eiweißbausteinen, die im Blutkreislauf Entzündungsreaktionen und Allergien auslösen.
Dieser Vorgang wird als Leaky-Gut bezeichnet (engl. für: durchlässiger Darm). Die Immunzellen des Darmes informieren sofort die assoziierten Immunzellen des Gehirns wie die Gliazellen, die ebenfalls Signalstoffe freisetzen und somit eine Entzündung und eine Störung der Blut-Hirn-Schranke verursachen. Mit einer Verletzung der beiden wichtigen Barrieren unseres Körpers (Darm/Blut und Blut/Hirn) wird eine Kaskade von Abwehrreaktionen eingeleitet, um den Einstrom von Fremdproteinen zu stoppen. Es steigen Antikörper im Blutkreislauf an und es kommt zur Bildung von unlöslichen Immunkomplexen, die sich im Gehirn ablagern und dort zu chronischen Erkrankungen führen können, die früher nicht mit dem Darm in Verbindung gebracht worden sind. Man nennt diese Reaktionen extraintestinale Symptome (siehe Tab. 1). Dramatisch sind die chronisch neurologischen Störungen wie Kopfschmerzen, Migräne, Schwindel, Ataxien (Störungen der Bewegungskoordination), epileptische Anfälle und Verhaltensstörungen wie ADHS (Aufmerksamkeits-Defizit-Hyperaktivitäts-Syndrom), Autismus und chronische Erschöpfung (CFS).
Gehirnentzündung durch Getreide
Verbunden mit einer erhöhten Darmdurchlässigkeit verstärkt sich auch die Durchlässigkeit der Blut-Hirn-Schranke, erwähnt der Neurologe Dr. David Perlmutter, Autor des kürzlich erschienen Buches „Grain Brain” [1] während des 10. Integrative Healthcare Symposiums in New York im Februar 2014. Dr. Perlmutter teilte mir dort mit, dass er sich zukünftig ganz besonders um das Phänomen „Leaky Gut” kümmern wolle, denn nach seiner Auffassung ist u.a. eine Getreide lastige Ernährung ein Hauptgrund für die Zunahme von Alzheimer und anderen Formen der Demenz. Eine exzessive Getreidekost führe u.a. über den Glukoseanstieg im Blut (Hyperglykämie) zur Insulinresistenz und chronischer Entzündung.
Das Gehirn reagiert extrem empfindlich auf die durch chronisch hohe Glukosewerte verursachten glykolisierten Proteine wie das glykolisierte Hämoglobin (HbA1c). Diese nervenschädigenden Reaktionen würden durch Gluten verstärkt. Gluten schädige als mitochondriales Gift die Energiezentralen unserer Zellen. Hierdurch komme es schließlich zu einer Abnahme des Volumens bestimmter Hirnareale wie Hippocampus und Amygdala.
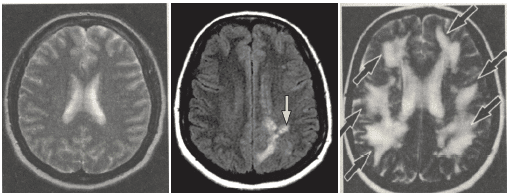
Perlmutter sieht in Gluten eine grundsätzlich hirnschädigende Substanz. Er präsentierte in New York Kernspin-Aufnahmen (MRT) von einem Patienten, der an chronischem migräneartigen Kopfschmerz litt. Man sah großflächige, milchige Veränderungen (konfluierende Läsionen), die an Multiple Sklerose oder ein Tumorgeschehen erinnerten. Es handelte sich hierbei jedoch um einen Patienten mit einer Glutensensibilität (Abb. 2).
Nahrungsmittel, die den Gehirnstoffwechsel stören
Unverdaute Eiweiße aus Getreide und auch Kuhmilch wie z.B. Glutenomorphine oder Casomorphine können zu Störungen im Gehirnstoffwechsel führen. Wenn es im Darm u.a. durch die Freisetzung von Zonulin zu einer erhöhten Durchlässigkeit kommt, werden gleichzeitig die Barrieren in den Lungen und im Gehirn (Blut-Hirn-Schranke) beeinträchtigt.
Nicht nur klassische Allergien, Glutenantikörper etc. sondern auch Verdauungsstörungen können Hyperaktivität, Autismus, Depressionen und sogar Schizophrenie auslösen bzw. verstärken. Diese so genannten Polypeptide stammen aus Getreide und Kuhmilch und werden als Exorphine (bzw. Exomorphine) bezeichnet. Je nach Herkunft heißen sie Glutenmorphine (aus Getreide) oder Casomorphine (aus Kuhmilch). Bei den Exorphinen handelt es sich um opiatähnliche Peptide, die bei einer gestörten Verdauungsleistung aus Nahrungsproteinen gebildet werden.
Besonders bei einer erhöhten Durchlässigkeit der Darmschleimhaut (Leaky Gut) können diese Polypeptide zu Störungen im Gehirnstoffwechsel führen. Glutenmorphine behindern den Reifeprozess des Gehirns und z.B. das Glutenmorphin A5 ist assoziiert mit Störungen der Aufmerksamkeit und Hyperaktivität. Eine andere Fraktion, die Gliadinomorphine, wird besonders bei einer erhöhten Darmdurchlässigkeit (Leaky Gut) nachgewiesen. Diese können zu Verhaltensstörungen bei Kindern führen. Eine weizenfreie Diät führt relativ rasch wieder zu einem Absinken der Gliadinomorphine. Neben einer Eliminationsdiät empfehle ich meinen Patienten unbedingt auch die Einnahme von Enzymen zur Verbesserung der Verdauungsleistung [3].
Fallbeispiele aus meiner Praxis zur Glutensensitivität
Brigitte G. (53) litt seit Jahren an diffusen körperlichen und neurologischen Beschwerden, die dazu führten, dass sie mit der Diagnose „psychosomatisches Belastungssyndrom” seit Anfang 2014 Erwerbsminderungsrente bezieht. Sie erzählte mir, dass keiner der behandelnden Ärzte auf die Schilderungen ihrer ausgeprägten Unverträglichkeitsreaktionen näher eingegangen sei. Brigitte berichtet, dass nach dem Verzehr von Kuchen, Torten, Eis und verschiedenen Fertignahrungsmitteln häufig neurologische Reaktionen, nämlich Störungen des Orientierungssinns, aufgetreten seien. Sie hatte den Verdacht, dass auch ihre anderen Beschwerden etwas mit Nahrungsmitteln oder Zusatzstoffen zu tun haben mussten und begann, sich noch genauer zu beobachten. Auffällig war, dass immer wieder nach dem Verzehr von Croissants oder Backwaren aus dem Supermarkt ein Stechen und Brennen am ganzen Körper — genauer gesagt ein Brennen unter der Haut — aufgetreten ist. Brigitte konnte sich nicht vorstellen, dass alles nur psychosmomatisch sei, so wie es ihre Ärzte diagnostiziert hatten. Sie entschied sich, auf alle glutenhaltigen Nahrungsmittel zu verzichten und stellte mit großem Erstaunen fest, dass sich vieles besserte, sogar die starken Gedächtnis- und Konzentrationsstörungen waren rasch abgeklungen.
Bei Manuela L. (62) wurde bereits vor 30 Jahren Asthma bronchiale festgestellt. Sie wurde auf die üblichen Asthma-Medikamente (z.B. Antihistaminika, Cortisonspray) eingestellt. Manuela wollte sich nicht mit einer solchen Diagnose abfinden und fragte ihre Ärzte, ob sie nun solche Medikamente bis ins Rentenalter einnehmen solle. Der ärztliche Kommentar lautete: „Seien Sie froh, dass wir eine Diagnose haben und somit Ihnen auch gezielt wirkende Medikamente verordnen können.” Hiermit musste sie sich zunächst zufrieden geben. Allerdings verschlechterten sich die Beschwerden im Laufe der Zeit deutlich. Die Bronchialschleimhaut wurde immer empfindlicher. Mittlerweile reagierte sie heftig bereits auf geringe Mengen an Parfüm, Farben, Kunststoffausdünstungen und Lösungsmittel. Man könnte dies als Multiple-Chemikalien-Sensibilität (MCS) bezeichnen. Besonders einschneidend waren die Erschöpfungssymptome, die als plötzlich auftretende bleierne Müdigkeit auftraten. Mich persönlich erinnerten die Beschwerden an eine Narkolepsie. Hierbei fallen die Patienten in einen plötzlichen Tiefschlaf. Dass solche Reaktionen sehr gefährlich sind, muss nicht besonders betont werden. Denken wir an Autofahrer, die nach dem Einatmen von chemischen Substanzen oder dem Verzehr von Nahrungsmitteln plötzlich derartig reagieren!
Manuela erhöhte die Dosierung der verabreichten Arzneimittel, was jedoch keine wesentliche Besserung bewirkte. Der Durchbruch kam, nachdem wir uns für umweltmedizinische Blutuntersuchungen zur Abklärung von Allergien und Schadstoffbelastungen entschieden hatten. Bei mehreren Nahrungsmitteln — einschließlich Gluten — konnten positive Antikörperwerte nachgewiesen werden. Das bedeutet, dass sich das Immunsystem gegen diese Nahrungsmittel im Sinne einer entzündlichen Abwehrreaktion wehrt. Da die Reaktionen häufig — nicht wie bei einer klassischen allergischen Sofortreaktion — erst mit zeitlicher Verzögerung aufgetreten waren, konnte Manuela die Ursache und Wirkung nicht so einfach erkennen.
Ich habe neben einer Ernährungsumstellung empfohlen, spezielle Enzyme zur Unterstützung der Verdauungsleistung, freundliche Darmbakterien (Probiotika) und bestimmte Nährstoffpräparate zur Stabilisierung der Darmbarriere einzunehmen.
Durch eine konsequente Eliminationsdiät, die auch glutenhaltige Getreide umfasst, trat eine rasche Besserung ein. Die Erschöpfungssymptome sind sehr schnell abgeklungen. Manuela berichtete noch über einen überraschenden Nebenbefund: der mitunter heftige anale Juckreiz war durch die glutenfreie Ernährung endgültig verschwunden — eine wirkliche Erleichterung.
Auf die regelmäßige Einnahme der empfohlenen Nährstoff- und Enzympräparate möchte sie nicht verzichten. Sie hat festgestellt, dass gelegentliche Diätfehler z.B. bei einem Restaurantbesuch keine Beschwerden mehr auslösten. Manuela weiß, dass die Enzyme auch allergene Bestandteile in Nahrungsmitteln verdauen und somit unschädlich machen können.
Kein Asthma, keine Asthmamedikamente, kein analer Juckreiz, keine Erschöpfung. Also ein erheblicher Gewinn an Lebensqualität durch die glutenfreie Kost und eine Darmpflege mit Probiotika, Mineralstoffen und Enzymen.
(Anmerkung des Autors: Die eben geschilderten Fälle zeigen, dass wir Ärzte uns bei chronischen Beschwerden immer die Frage stellen müssen, ob es sich wirklich um eine Krankheit oder „nur” um ein Symptom handelt, und ob nicht normale Grundlebensmittel wie Getreide oder Milch die Ursache oder der Verstärker der Symptome sein können?)
Gluten-Diagnostik bei chronischen Erkrankungen
Da die meisten Zöliakiepatienten keine klinischen Symptome zeigen, geht der Neurologe Dr. Perlmutter davon aus, dass die heutige Zahl an Zöliakiepatienten 20-fach höher ist als noch vor zwei Jahrzehnten. Er zitiert den Dr. Rodney Ford aus Neuseeland, der schätzt, dass mittlerweile jeder zehnte an einer Glutensensibilität leidet [1].
In unserem Institut legen wir daher Wert auf moderne Diagnostik, die über das kassenübliche Spektrum hinausgeht. Bei chronischen Erkrankungen sollten Speichel-, Blut- und Stuhlanalysen durchgeführt werden, um folgende Bereiche abzuklären:
- Gluten- und Nahrungsmittel-Unverträglichkeiten
- Gestörte Darmflora (Dysbiose, Candida, Parasiten)
- Pankreasinsuffizienz (Enzymmangel)
- Eine erhöhte Durchlässigkeit (Leaky Gut)
Bei der Getreideunverträglichkeit müssen wir allergische von immunologischen bzw. allergo-toxischen Reaktionen unterscheiden. Um den komplizierten Sachverhalt zu vereinfachen, teile ich die Reaktionen in vier große Gruppen ein:
- Zöliakie
- Weizen- bzw. Getreideallergie
- Glutensensibilität
- Peptidunverträglichkeit (Gluten- und Casomorphine)
Die folgenden medizinischen Untersuchungen gehören zur Basisdiagnostik:
1.) Zöliakie
Es handelt sich um eine Immunerkrankung. Weil sie viele Organe betrifft, wird sie als Multisystemerkrankung bezeichnet. Bei einer positiven Zöliakiediagnose ist eine lebenslange glutenfreie Diät erforderlich!
Zur Abklärung einer Zöliakie wird eine Dünndarmspiegelung vorgenommen. Es zeigt sich häufig eine Rückbildung der Darmzotten (Zottenatrophie). Allerdings kann auch bei Vorliegen einer intakten Zottenlandschaft eine Zöliakie nicht ausgeschlossen werden. Spezielle Blutanalysen können weitere Klarheit schaffen. Bei aktiver Zöliakie lassen sich bei den meisten Patienten (über 90%) Antikörper im Blut gegen das Enzym Gewebstransglutaminase (tTGA-IgA) nachweisen . Darüber hinaus ist es hilfreich, auch nach weiteren Antikörpern gegen eine spezielle Form des Gliadins, das deamidierte Gliadin Peptid (DGP), zu suchen. Hierbei werden Antikörper des Typs IgA und IgG bestimmt.
Folgende Untersuchungen sind zu empfehlen:
- Anti-Gewebstransglutaminase-Antikörper (tTGA-IgA). — Wichtig: 7% der Transglutaminase-negativen Personen haben eine Zöliakie.
- Deamidiertes Gliadin (DGP).
- Genetische Analyse: HLA-Typisierung (DQ 2/8). — Wichtig: Ein negativer genetischer Test (HLA-Typisierung) spricht stark gegen eine Zöliakie.
Ein positiver genetischer Test ist aber kein 100-prozentiger Zöliakiebeweis, denn auch 25–40% gesunder Menschen tragen die genetischen Merkmale, nämlich die Allele für HLA DQ2 und DQ8.
2.) Weizen bzw. Getreideallergie
Hauptreaktionen: Gräserpollenallergie und Bäckerasthma. Es besteht eine Allergie gegen Albumin und Globulin in der äußeren Schale des Korns. Diagnostik: Blut- und Hauttests (IgE- und Prick-Test), Lymphozyten-Transformations-Tests (LTT), Abklärung einer Kreuzallergie u.a. durch neue molekulare Allergietests.
3.) Glutensensibilität (Nicht-Zöliakie-Gluten-Sensibilität, bzw. NCGS = Non-Celiac-Gluten-Sensitivity)
Die Diagnostik zur Abklärung einer Glutensensibilität befindet sich noch im Forschungsstadium. Ergänzend zu den o.g. Antikörpertests, die zum Ausschluß einer Zöliakie und der Weizenallergie analysiert werden, empfehle ich den Lymphozyten-Transformations-Test (LTT) auf Gluten sowie die Bestimmung von Zonulin im Blut (s.o.).
4.) Peptid-Unverträglichkeit / Verdauungsstörungen
- Glutenmorphine und Casomorphine
- Peptidanalysen im Urin
- Überprüfung der Verdauungsleistung (Pankreasinsuffzienz)
5.) Stuhl- und Verdauungsanalyse
Genetischer Stuhltest mit Bestimmung der Artenvielfalt (Diversity Association) unter Einsatz moderner Analysetechniken wie Maldi-Tof (Matrix-unterstützte Laser Resorption/Ionisation – Time of Flight).
Darmtherapie: Das 4-R-Konzept
Maßnahmen zum Aufbau der Darmbarriere:
- Remove — Weglassen (Nahrung)
- Replace — Hinzufügen (Enzyme)
- Reinoculate — Neubesiedelung (freundliche Bakterien/Probiotika)
- Repair — Reparatur (Glutamin, Vitamine und Mineralstoffe)
(Der Darm denkt mit, K.-D. Runow, Südwestverlag, München; Quelle: Institut für Functional Medicine, Federal Way, WA, USA)
Remove (Eliminieren/Weglassen)
Nahrungsmittel, die allergische bzw. pseudoallergische Reaktionen verursachen müssen gemieden werden. Das Weglassen kann durchaus auch Grundnahrungsmittel wie Milch (bzw. Milchzucker), Getreide (Gluten), Ei, Nüsse, Zucker etc. betreffen. Hefepilze sollten mit Antipilz-Präparaten behandelt werden (zunächst pflanzliche Mittel versuchen). Gleiches gilt für Parasiten und andere störenden Keime. Eliminiert werden müssen auch Toxine. Schwermetalle (z.B. Amalgamfüllungen) führen zu einer täglichen Belastung des Darms mit Quecksilber, Silber, Zinn und Kupfer.
Replace (Ersetzen/Hinzufügen)
Dieser Therapiebereich bezieht sich in erster Linie auf die Unterstützung der Verdauungsleistung durch Enzyme. Unser Körper stellt ab der Pubertät in jedem Lebensjahrzehnt 10–13 Prozent weniger Enzyme her. Somit kommt es ganz natürlich im Laufe des Älterwerdens zu Problemen mit der Verdauungsleistung. Bei einem Mangel an Magensäure kann die Einnahme von Enzymen, Pepsin, Betain-HCl, pflanzliche Mittel (Digestiva) hilfreich sein. Zusätzlich sind eine faserreiche Kost und auch eine ausreichende Wasserzufuhr zu empfehlen. Darüber hinaus können Umweltgifte, wie Schwermetalle, die Verdauungs- und Stoffwechselenzyme stören bzw. inaktivieren. Meinen Patienten empfehle ich die neuen pH-stabilen, pflanzenbasierten Enzyme, die bereits im Magen aktiv mit der Verdauungsförderung beginnen. Dies ist ein wesentlicher Vorteil gegenüber den handelsüblichen Enzymen, die aus tierischen Bauchspeicheldrüsen gewonnenen werden.
Reinocculate (Neubesiedelung)
Die freundliche Darmbakterienflora sollte durch die Einnahme von probiotischen Bakterienstämmen (z.B. Laktobazillen, Bifidobakterien) etc. unterstützt bzw. wiederbesiedelt werden. Bifidobakterien vermindern die durch Gliadinpeptide verursachten Entzündungsreaktionen im Darmepithel.
Durch die häufige Verordnung von Antibiotika kommt es bei immer mehr Menschen zu einer Beeinträchtigung ihrer Darmflora — ein Zustand, der über viele Monate anhalten und zum Teil erhebliche Begleiterkrankungen verursachen kann.
Aus diesem Grund halte ich es für sinnvoll, im Rahmen einer mikrobiologischen Stuhlanalyse auch die Verteilung der freundlichen Bakterien und auch die Artenvielfalt (Microbial Diversity Association) zu untersuchen. Bei deutlich erniedrigten Anteilen an freundlichen Bakterienstämmen empfehle ich die Einnahme von hochdosierten probiotischen Präparaten, die u.a. Laktobazillen und Bifidobakterien enthalten. Es sollten grundsätzlich vermehrungsfähige Bakterien sein. Manche Produkte enthalten zehn bis zwölf verschiedene Bakterienstämme mit einer hohen Keimzahl von bis zu 20 Milliarden Bakterien pro Kapsel.
Nach sechs bis acht Wochen kann der Erfolg der Therapie durch eine erneute mikrobiologische Stuhlkontrolle überprüft werden. Wenn sich die eingenommen Bakterien nicht hinreichend auf der Darmschleimhaut vermehrt haben sollten, muss auf ein anderes Probiotikum umgestellt werden bzw. sollten auch die anderen therapeutischen Maßnahmen überprüft werden.
Repair (Reparatur)
Hierbei geht es schließlich um die Reparatur der Darmschleimhaut und der immunkompetenten Zentren in der Darmwand.
Bei einer durch Allergien, Gifte und mikrobiologische Fehlbesiedelung etc. entzündeten Darmschleimhaut setze ich Fischöl (Omega-3-Fettsäuren), pflanzliche Substanzen, Mineralstoffe und Vitamine ein. Neben Vitamin C, Zink, Selen, Glutathion und Coenzym-Q10 dürfen die fettlöslichen Vitamin A, D3, E (gemischte Tocopherole, Tocotrienole) und Vitamin K2 (Menaquinon-7) bei der Behandlung der Darmschleimhaut nicht fehlen.
Aus der Gruppe der pflanzlichen Wirkstoffe empfehle ich gerne Kurkuma (Curcumin, Turmeric). Kurkuma wird aus der Gelbwurzel, die auch als gelber Ingwer bezeichnet wird, gewonnen. Kurkuma ist der Hauptanteil im Curry. Darüber hinaus empfehle ich Lakritz (möglichst ohne Glycyrrhizin).
Besonders hilfreiche Substanzen zur Unterstützung der Darmbarriere sind Glutamin, Phosphatidylcholin und die kurzkettige Fettsäure Butyrat (Buttersäure).
Glutamin unterstützt die Darmbarriere
Glutamin ist ein wichtiger Stickstoffträger und gehört zu den proteinbildenden Aminosäuren. Es kann vom Körper selbst hergestellt oder auch durch die Nahrung zugeführt werden. Glutamin ist nicht Glutaminsäure! Beide Aminosäuren haben unterschiedliche Funktionen im Organismus. Glutaminsäure besitzt nur eine Aminogruppe, Glutamin hat zwei Aminogruppen. Glutaminsäure ist ein Mittel gegen geistige Ermüdung und Erschöpfung, während Glutamin für die Integrität der Darmschleimhaut und des Immunsystems von Bedeutung ist. Während Glutaminsäure und Glutamate (auch als Geschmacksverstärker bezeichnet) bei Kindern zu Hyperaktivität und Konzentrationsstörungen führen können, wirkt Glutamin im zentralen Nervensystem entgiftend durch den Abbau von Ammoniak. Glutamin wird in der Niere durch das Enzym Glutaminase in Glutaminsäure und ein Ammoniumion transformiert. Hierdurch kommt es zu einem Anstieg des pH-Wertes, wobei einer Übersäuerung (Acidose) entgegengewirkt wird. Glutamin ist notwendig, um Vitamin B3 (Niacin) in Nikotinamid umzuwandeln. Nikotinamid ist ein Bestandteil wichtiger Coenzyme: NAD, NADH, NADP, NADPH.
Niedrige Glutaminwerte können bei einer proteinarmen Diät sowie bei gastrointestinalen Störungen auftreten.
Ist der Organismus einem besonderen metabolischen Stress ausgesetzt, so kommt es zu erhöhten Stickstoffverlusten und als Folge davon zu einem Glutamin-Mangel. Bei Glutamin-Defiziten kann eine mukosale Atrophie auftreten, wodurch die Barrierefunktion des Darmes vermindert wird. Hierdurch besteht die Gefahr, dass vermehrte Darmkeime oder Nahrungsbestandteile in die Blutbahn gelangen. Die Gabe von Glutaminpräparaten hat sich bei chronisch entzündlichen Darmerkrankungen mit einer erhöhter Darmdurchlässigkeit als nützlich erwiesen.
Glutamin dient Zellen mit hoher Zellteilungsrate, besonders den Schleimhautzellen (Mukosa-Zellen) des Dünndarmes und den Lymphozyten als Energiesubstrat und wird daher in Phasen erhöhter immunologischer Aktivität vermehrt verbraucht. Nach starkem körperlichen Stress kann der Glutaminspiegel im Plasma absinken (besonders bei Sportlern). Die Einnahme von Glutamin kann die Bildung von sekretorischem IgA (sIgA) verstärken und hat somit einen immunstärkenden Effekt. Darüber hinaus hat Glutamin einen fördernden Einfluss auf die Muskelbildung.
Auch Phosphatidylcholin unterstützt die Darmbarriere
Zu den wichtigen Darmschutzsubstanzen, die frühzeitig verabreicht werden sollten, gehören Fette, die man unter dem Namen Lezithin bzw. Phosphatidylcholin kennt. Es handelt sich um Phospholipide, die in den Membranen pflanzlicher und tierischer Zellen als Strukturbausteine vorkommen. Im Darm wirken sie als Schutzschicht ähnlich wie der Surfactant in der Lunge. Eine ausreichende Versorgung mit Phosphatidylcholin schützt die Darmepithelien vor einem zu intensiven Kontakt zu Fremdproteinen aus Bakterien und Nahrungsmitteln im Darm. Hierdurch kommt es zu einer antientzündlichen Wirkung, die auch der Entstehung von Autoimmunerkrankungen entgegenwirkt. Bei einer Untersuchung an Patienten mit Colitis ulcerosa, einer entzündlichen Darmerkrankung, zeigte sich im Bereich der Rektumschleimhaut eine um 70% reduzierte Phosphatidylcholin-Konzentration.
Darmschutz mit natürlichen Wirkstoffen
Eine Aufstellung natürlicher Wirkstoffe, die im Rahmen des 4-R-Konzepts (s.o.) zur Anwendung kommen können, findet sich in Tabelle 4:
Tabelle 4: Wirkstoff-Empfehlungen zur Unterstützung des Darms bei einer Überempfindlichkeit gegenüber Gluten:
- Probiotika (freundliche Darmbakterien), v.a. Laktobazillen und Bifidobakterien — alternativ Probiotika mit Stämmen, die kein D-Laktat produzieren (v.a. Laktobazillus Rhamnosus)
- Caprylsäure gegen Pilze
- Oregano (70% Carvacrol) gegen Parasiten
- Quercetin: antiallergisch, Gefäßschutz, entgiftet Metalle
- Coenzym Q10: Mitochondrienschutz
- Glutathion: entgiftet, schützt Nerven
- Omega-3-Fettsäuren: antientzündlich
- Curcuma (Turmeric): antientzündlich, Krebsschutz
- Resveratrol: antientzündlich, Krebsschutz
- Vitamin C, Glutamin, Phosphatidylcholin, Butyrat: gegen Leaky-Gut
- Pflanzliche Wirkstoffe zur Unterstützung der zellulären Signalstruktur (epigenetische Wirkstoffe): Quercetin, Brokkoli, Resveratrol, Polyphenole, Grüner Tee (EGCG).
Anhang A: Quellen
- David Perlmutter: Grain Brain. Little, Brown & Co, USA, September 2013
- Joseph Pizzorno: Zonulin! The Wheat Conundrum Solved (Well, Mostsly …). Integrative Medicine, Vol. 12, No. 4, August 2013
- K.-D.Runow: Der Darm denkt mit. Südwestverlag, München, 7. Auflage 2014
- Alessio Fasano und Susie Flaherty: GlutenFreedom. Wiley, 1. Auflage, April 2014
- Alessio Fasano und Susie Flaherty: Die ganze Wahrheit über Gluten. Südwestverlag, München, April 2015
- Hadjivassiliou Marios et al.: Gluten-related neurologic dysfunction. Handbook of Clinical Neurology, Vol. 120, Elsevier B.V., 2014
- Hadjivassiliou Marios et al: Headache and CNS white matter abnormalities associated with gluten sensitivity. Neurology 2001; 56:386-388
Anhang B: Buchempfehlungen
- Die ganze Wahrheit über Gluten
Alessio Fasano und Susie Flaherty; Südwestverlag, München, April 2015 - Gluten Freedom
Alessio Fasano und Susie Flaherty; Wiley, 1. Auflage, April 2014 - Der Darm denkt mit. Wie Bakterien, Pilze und Allergien das Nervensystem beeinflussen.
Klaus-Dietrich Runow; Südwestverlag, München, 7. Auflage, März 2014 - Wenn Gifte auf die Nerven gehen – Wie wir Gehirn und Nervensystem durch Entgiftung schützen können
Klaus-Dietrich Runow; Südwestverlag, München, 5. Auflage, Mai 2014 - Grain Brain
David Perlmutter; Little, Brown and Company, 1. Auflage, September 2013 (Deutsche Ausgabe: Dumm wie Brot, Mosaik, Februar 2014) - Krebs — Eine Umweltkrankheit? Risiko minimieren. Therapie optimieren.
Klaus-Dietrich Runow; Südwestverlag, München, 2013
Anhang C: Über den Autor

Klaus-Dietrich Runow, Arzt und Buchautor
Institut für Umweltmedizin (IFU) – Diagnostik+Therapie
Buttlarstraße 4A, 34466 Wolfhagen
Tel.: 0 56 92 – 99 77 90
info@ifu-wolfhagen.de

Gluten in der Nahrung
Ursache chronischer Erkrankungen
1. Auflage 2015
(auch als professionell gedrucktes Heft im DIN A5 Format erhältlich. — Sprechen Sie uns einfach im Rahmen Ihrer nächsten Bestellung über unsere üblichen Kontaktwege an.)

